Qué pasa en tu boca: biofilm, ácidos y pH (resumen rápido)
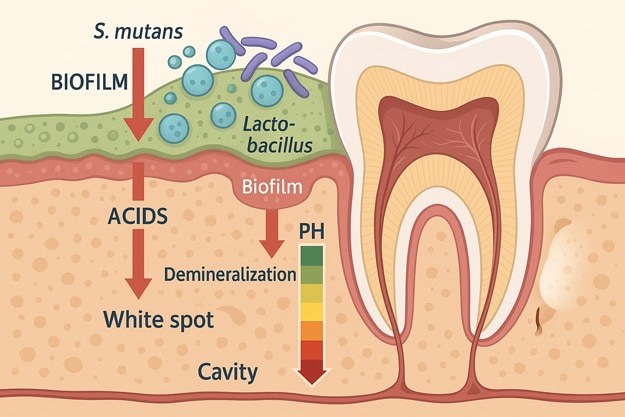
En la superficie de tus dientes se forma un biofilm (placa bacteriana) que se nutre de los azúcares y carbohidratos de los alimentos. Al metabolizarlos, las bacterias liberan ácidos que bajan el pH alrededor del diente. Cuando estos descensos de pH son frecuentes y se mantienen en el tiempo, el esmalte empieza a perder minerales; si no se interviene, la lesión progresa, el tejido se debilita y finalmente aparece la cavidad de la caries..
Lo más importante es entender que no hay una sola culpable aislada, sino un ecosistema: unas bacterias “abren la puerta” y otras rematan. Streptococcus mutans es protagonista en la iniciación y Lactobacillus predomina muchas veces en etapas avanzadas. También aparecen Actinomyces, Bifidobacterium y Prevotella en distintos momentos del proceso.
La frecuencia vence a la cantidad: picar azúcar a menudo dispara más el riesgo que comer un postre una vez al día.
El tiempo bajo pH es la métrica mental útil: cuantos más minutos el esmalte viva en “modo ácido”, más sufre.
La higiene y recortar azúcares/carbohidratos cortan el suministro a las bacterias que nos interesa frenar.
Las principales culpables y su papel por etapas
Streptococcus mutans (iniciadora, muy adherente)
S. mutans se adhiere con facilidad a la superficie del diente y fermenta azúcares (sobre todo sacarosa), generando ácidos que bajan el pH y arrancan la desmineralización. Es la bacteria que siempre se nombra primero porque encaja con lo que vemos al inicio: mancha blanca y zonas con placa pegajosa.
Lactobacillus (progresión y lesiones avanzadas)
Este género se asocia a caries más profundas/avanzadas. Son más acidúricos (toleran ambientes ácidos), así que prosperan cuando el microambiente ya está “tocado”. Es una señal de progresión y de que hay que intervenir hábitos cuanto antes.
Actinomyces (caries de raíz, etapas iniciales)
Cuando la encía baja o hay exposición de raíz, Actinomyces aparece con más frecuencia. Se relaciona con lesiones cervicales y de raíz, y con etapas tempranas en superficies donde el esmalte es más fino o inexistente.
Prevotella y otras anaerobias (lesiones avanzadas)
La presencia de Prevotella (p. ej., P. buccae, P. intermedia, P. denticola) sugiere evolución hacia un ambiente más anaerobio y lesiones profundas. Es un recordatorio de que la caries evoluciona y el elenco bacteriano cambia.
Bifidobacterium (implicadas en caries)
Se han identificado en el desarrollo de caries. No son tan didácticas como S. mutans o Lactobacillus, pero suman al cuadro total y refuerzan que la caries es una condición impulsada por consorcios microbianos.
Bacterias, rol y cómo contrarrestarlas
Se han identificado en el desarrollo de caries. No son tan didácticas como S. mutans o Lactobacillus, pero suman al cuadro total y refuerzan que la caries es una condición impulsada por consorcios microbianos.
Bacteria / Género | Rol en caries | Dónde/Etapa | Señales típicas | Cómo frenarla |
S. mutans | Inicia la lesión; muy adherente y acidogénica | Placa supragingival; inicio | Mancha blanca, placa pegajosa | Higiene meticulosa, reducir azúcares, fluoruro, hábitos post-comida |
Lactobacillus | Progresión; tolera ácidos | Lesiones avanzadas | Cavitación, sensibilidad | Recortar dulces frecuentes, higiene, control profesional |
Actinomyces | Lesiones iniciales y de raíz | Cervical/raíz expuesta | Bordes gingivales, recesiones | Cepillado suave y eficaz, limpieza de surco |
Prevotella (y anaerobias) | Entornos avanzados/anaerobios | Lesiones profundas | Dolor al masticar, mal aliento | Tratamiento oportuno, higiene, control de placa |
Bifidobacterium | Implicación en desarrollo | Variable | Asociadas a lesiones activas | Higiene + dieta + flúor (triángulo básico) |
Factores que disparan a las bacterias cariogénicas (hábitos y dieta)
Picoteo azucarado (bebidas, snacks, “sorbos” continuos): cada exposición reinicia la caída de pH.
Texturas pegajosas (caramelos blandos, barritas con sirope): permanecen más tiempo adheridas, más minutos “ácidos”.
Higiene irregular: la placa madura cambia su composición y se hace más patógena.
Sequedad bucal: menos saliva = menos capacidad de tampón y de arrastre.
Rutinas nocturnas pobres: dormimos con flujo salival reducido; si nos vamos a la cama con placa y azúcar, las bacterias lo agradecen.
Las dos palancas con más impacto práctico: regularidad de la higiene y reducir la frecuencia de azúcares/carbohidratos.
Cómo reducir su impacto: higiene, flúor, xilitol y hábitos post-comida
Cepillado 2–3 veces por día con técnica correcta y fluoruro (favorece la remineralización).
Hilo/interdental: rompe el microambiente entre dientes donde S. mutans prospera.
Menos “picoteos”: agrupa dulces en momentos concretos y termina con agua o higiene.
Enjuague con agua o chicle sin azúcar (p. ej., con xilitol) tras comidas: más saliva, pH más alto.
Control profesional: limpiezas, selladores si aplica, y revisión de manchas blancas antes de que caviten.
Para prevenir las caries, es fundamental mantener una buena higiene bucal y reducir la ingesta de azúcares y carbohidratos. Esa combinación controlará a las bacterias cariogénicas y protegerá tu esmalte.
Señales de alerta: mancha blanca vs. cavitación
Mancha blanca activa: zona opaca, efecto tiza, cerca de encía o en fosas/fisuras. A tiempo de remineralizar.
Cavitación: pérdida de superficie; suele requerir tratamiento restaurador.
Zonas de raíz: líneas marrones/amarillas cervicales con recesión: la raíz es más vulnerable.
Sensibilidad al frío/dulce y aliento alterado pueden acompañar lesiones avanzadas (anaerobias como Prevotella).
No esperes al dolor. La ventana entre mancha blanca y cavidad es donde ganamos la partida.
Mitos y verdades: ¿la caries es contagiosa?
La caries es multifactorial, pero las bacterias que participan se pueden transmitir (besos, compartir utensilios, probar con la misma cuchara, etc.). Eso no condena a nadie: sin azúcar frecuente y con higiene, el ecosistema se mantiene en equilibrio.
En casa, regla simple: cada quien con su cepillo y evitar compartir utensilios con niños cuando hay dulces de por medio.
Preguntas frecuentes
¿S. mutans es la única responsable de las caries?
No. S. mutans inicia y es clave, pero no actúa sola. Lactobacillus suele dominar en lesiones avanzadas y otros géneros (Actinomyces, Bifidobacterium, Prevotella) se asocian según la etapa.
¿Cómo sé si una mancha blanca es caries?
Si es opaca/tiza en zona retentiva, trátala como lesión incipiente: higiene meticulosa, flúor y revisión profesional. La cavitación ya no se revierte sólo con hábitos.
¿Cómo sé si una mancha blanca es caries?
Si es opaca/tiza en zona retentiva, trátala como lesión incipiente: higiene meticulosa, flúor y revisión profesional. La cavitación ya no se revierte sólo con hábitos.
¿Sirve la clorhexidina?
Puede ayudar en planes cortos bajo indicación profesional, pero lo que cambia el juego es la higiene constante + menos azúcares.
¿Xilitol sí o no?
Como apoyo, sí: chicles sin azúcar tras comidas estimulan la saliva y ayudan a elevar el pH. Es complemento, no sustituto.
¿Qué hago si tengo la boca seca?
Hidratación, revisar fármacos con tu profesional, geles o sustitutos salivales y rutina nocturna reforzada.
La finalidad de este artículo es fomentar la comprensión y el conocimiento de temas generales de salud oral. Su propósito no es sustituir la opinión, el diagnóstico o el tratamiento profesionales. Solicita siempre la opinión experta de tu dentista u otro proveedor de salud Calificado y Dile siempre cualquier pregunta que tengas en relación con alguna enfermedad o tratamiento médico.
CUESTIONARIO SOBRE SALUD BUCAL
¿Qué hay detrás de su sonrisa?
Realice nuestra evaluación para sacar el máximo partido a su rutina de cuidado
CUESTIONARIO SOBRE SALUD BUCAL
¿Qué hay detrás de su sonrisa?
Realice nuestra evaluación para sacar el máximo partido a su rutina de cuidado